Onikomikoza
| Onikomikoza | |
|---|---|
 | |
| A toenail affected by onychomycosis | |
| Specialitet | Infectious disease |
| Simptomat | White or yellow nail discoloration, thickening of the nail[1][2] |
| Komplikimet | Lower leg cellulitis[2] |
| Fillimi | Older males[1][2] |
| Shkaktar(ë) | Fungal infection[2] |
| Faktor rrezikues | Athlete's foot, other nail diseases, exposure to someone with the condition, peripheral vascular disease, poor immune function[2] |
| Metoda diagnoztifikuese | Based on appearance, confirmed by laboratory testing[1] |
| Trajtimi | None, anti-fungal medication, trimming the nails[1][2] |
| Mjekimi | Terbinafine, ciclopirox[1] |
| Prognoza | Often recurs[1] |
| Shpeshtësia | ~10% of adults[1] |
Onikomikoza, e njohur gjithashtu si tinea unguium, është një infeksion fungues i thonjve . [1] Simptomat mund të përfshijnë zbardhjen e bardhë ose të verdhë të thonjve, trashjen e thojit dhe ndarjen e gozhdës nga shtrati i thonjve . [1] [2] Thoji ose thonjtë mund të preken, por është më e zakonshme që thonjtë të preken. [2] Komplikimet mund të përfshijnë celulitin e këmbës së poshtme. [2] Një numër i llojeve të ndryshme të kërpudhave mund të shkaktojnë onikomikoz duke përfshirë dermatophytes dhe Fusarium . [2] Faktorët e rrezikut përfshijnë këmbën e atletit, sëmundjet e tjera të thonjve, ekspozimi ndaj dikujt me gjendjen, sëmundjet vaskulare periferike dhe funksionimin e dobët të imunitetit . [2] Diagnoza përgjithësisht dyshohet bazuar në pamjen dhe konfirmohet nga testimi laboratorik. [1]
Onikomikoza nuk kërkon domosdoshmërisht trajtim. [2] Medikamentet antifungal, terbinafine, të marra nga goja duket të jenë më efektive, por lidhen me probleme të mëlçisë . [1] [3] Zvogëlimi i thonjve të prekur gjatë trajtimit gjithashtu duket i dobishëm. [1] Gjendet një ciklopirox që ndodhet në thua, por as kjo nuk funksionon . [1] Gjendja kthehet deri në gjysmën e rasteve pas trajtimit. [1] Mos përdorimi i këpucëve të vjetra pas trajtimit mund të zvogëlojë rrezikun e përsëritjes. [2]
Kjo ndodh në rreth 10 përqind të popullsisë së rritur. [1] Njerëzit më të moshuar janë më të prekur. [1] Meshkujt preken më shpesh sesa femrat. [2] Onikomikoza përfaqëson rreth gjysmën e sëmundjes të thonjve. [1] Ajo u përcaktua fillimisht si rezultat i një infeksioni fungal në 1853 nga Georg Meissner . [4]
Shenjat dhe simptomat[Redakto | Redakto nëpërmjet kodit]
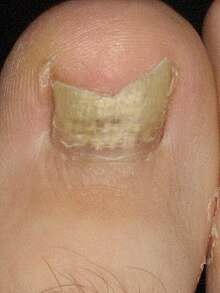

Simptoma më e zakonshme e infeksionit të thonjve fungalë është që thoji bëhet i trashë dhe zbardhet: e bardhë, e zezë, e verdhë ose e gjelbër. Ndërsa infeksioni përparon, thoji mund të bëhet i brishtë, me copa që thyejnë ose dalin nga gishti ose gishti plotësisht. Nëse nuk trajtohet, lëkura nën dhe rreth thonjve mund të acarohet dhe të bëhet e dhimbshme. Mund të jetë arna bardhë ose e verdhë në thua apo në luspat e lëkurës së ardhshme të një thoi, [5] dhe mban erë. [6] Zakonisht nuk ka dhimbje ose simptoma të tjera trupore, përveç nëse sëmundja është e rëndë. [7] Njerëzit me onikomikozë mund të përjetojnë probleme të rënda psiko-sociale për shkak të shfaqjes në thonj veçanërisht tek gishtat - të cilat janë gjithmonë të dukshme kur thonjët janë të prekur [8] Dermatofitidet janë lëndime të lëkurës kur formohen kërpudhat ,ndonjëherë si pasojë e një infeksioni kërpudhash në një pjesë tjetër të trupit. Kjo mund të marrë formën e një skuqjeje ose të kruarjes në një zonë të trupit që nuk është i infektuar me kërpudhat. Dermatofitidi mund të mendohet si një reaksion alergjik ndaj kërpudhave.
Shkaqet[Redakto | Redakto nëpërmjet kodit]
Patogjenët shkakësorë të onikomikozës janë të gjitha në mbretërinë e kërpudhave dhe përfshijnë dermatophytes, Candida ( yeasts ), dhe molds nondermatophytic. [1] Dermatofite janë kërpudhat përgjegjëset më të shpeshta për onikomikozën në vendet perëndimore të buta; ndërsa Candida dhe myku nondermatofik është më shpesh i përfshirë në tropikë dhe subtropikë me një klimë të nxehtë dhe të lagësht. [9]
Dermatofitet[Redakto | Redakto nëpërmjet kodit]
Trichophyton rubrum është dermatofiti më i zakonshëm që përfshinë onikomikozën. Dermatofite të tjera që mund të përfshihen janë T. interdigitale, Epidermophyton floccosum, T. violaceum, Microsporum gypseum, T. tonsurans dhe T. soudanense . Një emër i zakonshëm ,i vjetëruar që ende mund të raportohet nga laboratorët mjekësorë është Trichophyton mentagrophytes për T. interdigitale . Emri T. mentagrophytes tani është i kufizuar në agjent të favus të infeksionit të lëkurës së miut ; megjithëse kërpudhat mund të transmetohen nga minjtë dhe dembelët e tyre tek njerëzit, ajo në përgjithësi infekton lëkurën dhe jo thonjtë.
Të tjera[Redakto | Redakto nëpërmjet kodit]
Patogjenë të tjerë shkaktarë përfshijnë Candidën dhe myqe nondermatofike, në veçanti anëtarët e gjinisë së mykutScytalidium (emri i ndryshuar kohët e fundit në Neoscytalidium ), Scopulariopsis, dhe Aspergillus . Speciet e Candidës kryesisht shkaktojnë onikomikozën e thonjve tek njerëzit, duart e të cilëve shpesh zhyten në ujë. Scytalidium ndikon kryesisht tek njerëzit në tropikë megjithëse është prezente, edhe nëse ata më vonë lëvizin në zonat me klimë të butë .
Myqe të tjera prekin më shpesh njerëzit më të vjetër se 60 vjec dhe prania e tyre në thonj reflekton një dobësim të lehtë në aftësinë e thonjve për të mbrojtur veten kundër pushtimit fungues.
Faktoret e rrezikut[Redakto | Redakto nëpërmjet kodit]
Plakja është faktori më i zakonshëm i rrezikut për onikomikozën për shkak të qarkullimit të zvogëuar të gjakut , ekspozimit të gjatë ndaj kërpudhave, dhe thonjtë që rriten më ngadalë dhe që trashen, duke rritur ndjeshmërinë ndaj infeksionit. Myku i thonjve ka tendencë të prekë më shumë meshkujt sesa gratë, dhe shoqërohet me një histori familjare të këtij infeksioni.
Faktorë të tjerë të rrezikut përfshijnë djersitjen e shumtë, duke qenë në një mjedis të lagësht ose me lagështi, psoriaza, veshur me çorape dhe këpucë që pengojnë ventilimin dhe që nuk thithin djersë, duke shkuar zbathur në vende me lagështirë publike të tilla si pishina, palestra dhe dhoma dushesh, duke pasur këmbë atleti ( tinea pedis), lëndime të vogla të lëkurës ose thonjve, infeksione të tjera, diabet, probleme të qarkullimit, të cilat gjithashtu mund të çojnë në ulje të temperaturës periferike në duar dhe këmbë ose në sistemin imunitar të dobësuar. [10]
Diagnoza[Redakto | Redakto nëpërmjet kodit]
Diagnoza përgjithësisht dyshohet bazuar në pamjen dhe konfirmohet nga testimi laboratorik. [1] Katër testet kryesore janë testimi i hidroksidit të kaliumit, kultura, ekzaminimi i histologjisë dhe reaksioni zinxhir i polimerazës . [1] [2] Mostra e ekzaminuar është në përgjithësi grerëzat e thonjve ose copëzat e thonjve. [1] Këto janë nga lart deri sa myku të jetë mundur. [2]
Biopsia e pllakave të thonjve me njollë periodike acid-Schiff duket më e dobishme se sa kultura ose kontrolli direkt i KOH. [11] Për të identifikuar me saktësi mykun nondermatofitë, disa mostra mund të jenë të nevojshme. [12]
Klasifikimi[Redakto | Redakto nëpërmjet kodit]
Ka katër lloje klasike të onikomikozës: [13]
- Onikomikoza subunguale distale është forma më e zakonshme e tinea unguium [1] dhe zakonisht shkaktohet nga Trichophyton rubrum, i cili prek shtratin e thonjve dhe rrënjën e pllakës së thonjve .
- Onikomikoza sipërfaqësore e bardhë (WSO) shkaktohet nga prekja nga myku i shtresave sipërfaqësore të pllakës së thojit për të formuar "ishujt e bardhë" në pllakë. Ajo përbën rreth 10 për qind të rasteve të onikomikozës. Në disa raste, WSO është një misdiagnozë e "granulateve të keratinit" të cilat nuk janë kërpudhat, por një reagim ndaj manikyrit të thonjve që mund të shkaktojnë që thonjtë të kenë një pamje të zbardhur. Duhet të kryhet një test laboratorik për të konfirmuar. [14]
- Onikomikoza subksuale proksimale është depërtimi i kërpudhave të pllakës së thonjve të sapoformuar përmes deltës proximal të thonjve . Kjo është forma më pak e zakonshme e tangës unguium tek njerëz të shëndetshëm, por është gjetur më shpesh kur pacienti është imunokompromituar. [1]
- Onikomikoza kandiduese është pushtimi i Candid-ës së thonjve, zakonisht ndodh tek personat që i zhysin duart në ujë. Kjo normalisht kërkon dëmtimin paraprak të gozhdës nga infeksioni ose trauma .
Diagnoza diferenciale[Redakto | Redakto nëpërmjet kodit]
Në shumë raste të kërpudhave të dyshuara që nuk kanë infeksion fungues, por vetëm deformim i thonjve. [15] [16]
Për të shmangur keqdiagnostifikimin si psoriasis të thonjve, lichen planus, dermatit kontakti, tumoret e shtratit të thonjve si melanoma, trauma ose sindroma e thonjve të verdhë, mund të jetë e nevojshme konfirmimi i laboratorit. [1]
Kushte të tjera që mund të duken të ngjashme me onikomikozën përfshijnë: psoriasis, plakjen normale, sindromën e thonjëve të verdhë dhe paronikën kronike. [17]
Trajtimi[Redakto | Redakto nëpërmjet kodit]

Medikamentet[Redakto | Redakto nëpërmjet kodit]
Shumica e trajtimeve janë ilaçe antifungale ose topike ose nëprmjet gojës. [1] Shmangia e përdorimit të terapisë antifungale nga goja (p.sh. terbinafin ) në personat pa infeksion të konfirmuar rekomandohet për shkak të efekteve të mundshme anësore të atij trajtimi. [15]
Agjentët e ditës përfshijnë ciklopiroks bojë thonjsh, amorolfine, dhe efinaconazole . [18] [19] [20] Disa trajtime të ditës duhet të aplikohen çdo ditë për periudha të zgjatura (të paktën një vit). [19] Amorolfine topike zbatohet çdo javë. [21] Çiklopiroksi topik rezulton në një kurë në 6% deri në 9% të rasteve; amorolfine mund të jetë më efektive. [1] [19] Ciclopiroxi duhet të përdoret me terbinafinë se është më mirë se sa vetëm një agjent. [1]
Medikamentet që mund të merren nga goja përfshijnë terbinafin (76% efektive), itrakonazol (60% efektiv) dhe flukonazol (48% efektiv). [1] Ata ndajnë karakteristikat që rrisin efektivitetin e tyre: depërtimin e menjëhershëm të shtratit të thonjve dhe të gozhdëve [22] ,dhe vazhdimsin për disa muaj pas ndërprerjes së terapisë. [23] Ketokonazol me gojë nuk rekomandohet për shkak të efekteve anësore. [24] Terbinafina me gojë tolerohet më mirë se itrakonazoli. [25] Për onikomikozën sipërfaqësore të bardhë, këshillohet terapia sistemike dhe jo topike antimykotike. [26]
Tjetër[Redakto | Redakto nëpërmjet kodit]
Kimikishtë ( keratolytic ) ose debridementet kirurgjikale e thonjëve të prekur shfaqin rezultate të përmirësuara. [1]
Deri në vitin 2014, evidenca për trajtimin me lazer është e paqartë, pasi provat janë me cilësi të ulët [27] dhe ndryshojnë sipas llojit të lazerit. [28]
Vaju i pemës së çajit nuk rekomandohet si një trajtim, pasi nuk është efektiv. [29]
Megjithatë, sipas një studimi të vitit 2015, kostoja në Shtetet e Bashkuara të testimit me acidin periodik Schiff (PAS) ishte rreth 148 dollarë. Edhe nëse provimi më i lirë KOH përdoret së pari dhe PAS testi përdoret vetëm nëse testimi KOH është negativ, ekziston një shans i mirë që PAS të bëhet (për shkak të një negative të vërtetë ose të rreme me testin KOH). Por trajtimi me terbinafine kushton vetëm $ 10 (plus një shtesë 43 $ për testet e funksionit të mëlçisë). Në përfundim autorët thonë se terbinafini ka një profil të efekteve negative , në dëmtime të mëlçisë shumë të rralla, kështu që ka më shumë kuptim me kosto e dermatologut për të përshkruar trajtimin pa bërë testin PAS. (Një opsion tjetër do të ishte të përshkruante trajtimin vetëm nëse testi i hidroksidit të kaliumit është pozitiv, por jep një negative të rreme në rreth 20% të rasteve të infeksionit fungal. ) Nga ana tjetër, që nga viti 2015, çmimi i trajtimit topik (jo oral) me efinakonazol ishte 2307 dollarë për thua, kështu që rekomandohet testimi përpara se të përshkruhet. [16]
Prognoza[Redakto | Redakto nëpërmjet kodit]
Pas trajtimit efektiv, përsëritja është e zakonshme (10 – 50%). [1] Kërpudhat e thonjve mund të jenë të dhimbshme dhe të shkaktojnë dëme të përhershme në thonjtë. Kjo mund të çojë në infeksione të tjera serioze nëse sistemi imunitar shtypet për shkak të ilaçeve, diabetit ose kushteve të tjera. Rreziku është më serioz për njerëzit me diabet dhe me sistemet imunitare të dobëta nga leuçemia ose AIDS, ose medikamente pas transplantimit të organeve. Diabetikët kanë dëmtime vaskulare dhe nervore dhe janë në rrezik të celulitit, një infeksion potencial serioz bakterial; çdo dëmtim relativisht i vogël në këmbë, përfshirë një infeksion të gojës, mund të çojë në komplikacione më serioze. [30] Infeksioni i kockave është një ndërlikim i rrallë. [5]
Epidemiologji[Redakto | Redakto nëpërmjet kodit]
Një studim i vitit 2003 i sëmundjeve të këmbëve në 16 vende evropiane zbuloi që onikomikoza ishte infeksioni më i shpeshtë kërpudhor i këmbëve dhe vlerëson prevalencën e saj në 27%. [31] [32] Përhapja është parë të rritet me moshën. Në Kanada, prevalenca vlerësohet të jetë 6.48%. [33] Onikomikoza prek rreth një të tretën e diabetikëve [34] dhe është 56% më e shpeshtë në njerëzit që vuajnë nga psoriaza . [35]
Etimologji[Redakto | Redakto nëpërmjet kodit]
Termi është nga greqishtja ὄνυξ onyx "gozhdë", μύκης mykēs "kërpudhat", [36] dhe prapashtesa -ωσις -so është "sëmundje funksionale".
Hulumtim[Redakto | Redakto nëpërmjet kodit]
Hulumtimet tregojnë se kërpudhat janë të ndjeshme ndaj nxehtësisë, zakonisht 40–60 °C (104–140 °F) . Baza e trajtimit me lazer është të përpiqen të ngrohin shtratin e thonjve në këto temperatura, në mënyrë që të pengojnë rritjen e kërpudhave. [37] Që nga 2013 hulumtimi i trajtimit me lazer duket premtues. [1] Ekziston gjithashtu zhvillim i vazhdueshëm në terapinë fotodinamike, e cila përdor lazer ose dritë LED për të aktivizuar fotosntetin që çrrënjos kërpudhat. [38]
Referime[Redakto | Redakto nëpërmjet kodit]
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae Westerberg DP, Voyack MJ (1 dhj 2013). "Onychomycosis: current trends in diagnosis and treatment". American Family Physician. 88 (11): 762–70. PMID 24364524.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ a b c d e f g h i j k l m n o p "Onychomycosis – Dermatologic Disorders". Merck Manuals Professional Edition. shkurt 2017. Marrë më 2 qershor 2018.
{{cite web}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Kreijkamp-Kaspers, S; Hawke, K; Guo, L; Kerin, G; Bell-Syer, SE; Magin, P; Bell-Syer, SV; van Driel, ML (14 korrik 2017). "Oral antifungal medication for toenail onychomycosis". The Cochrane Database of Systematic Reviews. 7: CD010031. doi:10.1002/14651858.CD010031.pub2. PMID 28707751.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Rigopoulos, Dimitris; Elewski, Boni; Richert, Bertrand (2018). Onychomycosis: Diagnosis and Effective Management (në anglisht). John Wiley & Sons. ISBN 9781119226505.
- ^ a b NHS Choices: Symptoms of fungal nail infection
- ^ Mayo clinic: Nail fungus
- ^ Onychomycosis në eMedicine
- ^ Szepietowski JC, Reich A (shtator 2008). "Stigmatisation in onychomycosis patients: a population-based study". Mycoses. 52 (4): 343–9. doi:10.1111/j.1439-0507.2008.01618.x. PMID 18793262.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Chi CC, Wang SH, Chou MC (2005). "The causative pathogens of onychomycosis in southern Taiwan". Mycoses. 48 (6): 413–20. doi:10.1111/j.1439-0507.2005.01152.x. PMID 16262878.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Mayo Clinic – Nail fungus – risk factors
- ^ Velasquez-Agudelo, V; Cardona-Arias, JA (22 shkurt 2017). "Meta-analysis of the utility of culture, biopsy, and direct KOH examination for the diagnosis of onychomycosis". BMC Infectious Diseases. 17 (1): 166. doi:10.1186/s12879-017-2258-3. PMC 5320683. PMID 28222676.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!)Mirëmbajtja CS1: DOI i lirë i pashënjuar (lidhja) - ^ Shemer A, Davidovici B, Grunwald MH, Trau H, Amichai B (2009). "New criteria for the laboratory diagnosis of nondermatophyte moulds in onychomycosis". The British Journal of Dermatology. 160 (1): 37–9. doi:10.1111/j.1365-2133.2008.08805.x. PMID 18764841.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ James, William D.; Berger, Timothy G. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 0-7216-2921-0.
{{cite book}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ "AAPA". Cmecorner.com. Arkivuar nga origjinali më 8 korrik 2011. Marrë më 2010-08-05.
{{cite web}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ a b Roberts DT, Taylor WD, Boyle J (2003). "Guidelines for treatment of onychomycosis" (PDF). The British Journal of Dermatology. 148 (3): 402–410. doi:10.1046/j.1365-2133.2003.05242.x. PMID 12653730. Arkivuar nga origjinali (PDF) më 10 gusht 2017. Marrë më 25 maj 2019.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ a b Mikailov A, Cohen J, Joyce C, Mostaghimi A (2015). "Cost-effectiveness of Confirmatory Testing Before Treatment of Onychomycosis". JAMA Dermatology: 1–6. doi:10.1001/jamadermatol.2015.4190. PMID 26716567.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Hall, Brian (2012). Sauer's Manual of Skin Diseases (bot. 10). Lippincott Williams & Wilkins. fq. Chapter 33. ISBN 9781451148688.
{{cite book}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Rodgers P, Bassler M (2001). "Treating onychomycosis". Am Fam Physician. 63 (4): 663–72, 677–8. PMID 11237081. Arkivuar nga origjinali më 14 maj 2008. Marrë më 25 maj 2019.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ a b c Crawford F, Hollis S (2007). Crawford F (red.). "Topical treatments for fungal infections of the skin and nails of the foot". Cochrane Database Syst Rev (3): CD001434. doi:10.1002/14651858.CD001434.pub2. PMID 17636672.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Gupta AK, Paquet M (2014). "Efinaconazole 10% nail solution: a new topical treatment with broad antifungal activity for onychomycosis monotherapy". Journal of cutaneous medicine and surgery. 18 (3): 151–5. PMID 24800702.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Loceryl (5% amorolfine) package labelling
- ^ Elewski, BE (korrik 1998). "Onychomycosis: pathogenesis, diagnosis, and management". Clinical Microbiology Reviews. 11 (3): 415–29. PMC 88888. PMID 9665975.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Elewski, BE; Hay, RJ (gusht 1996). "Update on the management of onychomycosis: highlights of the Third Annual International Summit on Cutaneous Antifungal Therapy". Clinical Infectious Diseases. 23 (2): 305–13. doi:10.1093/clinids/23.2.305. PMID 8842269.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ "Nizoral (ketoconazole) Oral Tablets: Drug Safety Communication - Prescribing for Unapproved Uses including Skin and Nail Infections Continues; Linked to Patient Death". FDA. 19 maj 2016. Marrë më 20 maj 2016.
{{cite web}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Haugh M, Helou S, Boissel JP, Cribier BJ (2002). "Terbinafine in fungal infections of the nails: a meta-analysis of randomized clinical trials". Br. J. Dermatol. 147 (1): 118–21. doi:10.1046/j.1365-2133.2002.04825.x. PMID 12100193.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Baran R, Faergemann J, Hay RJ (2007). "Superficial white onychomycosis—a syndrome with different fungal causes and paths of infection". J. Am. Acad. Dermatol. 57 (5): 879–82. doi:10.1016/j.jaad.2007.05.026. PMID 17610995.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Bristow, IR (2014). "The effectiveness of lasers in the treatment of onychomycosis: a systematic review". Journal of foot and ankle research. 7: 34. doi:10.1186/1757-1146-7-34. PMC 4124774. PMID 25104974.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!)Mirëmbajtja CS1: DOI i lirë i pashënjuar (lidhja) - ^ "Laser Therapy for Onychomycosis: Fact or Fiction?". Journal of Fungi. 1: 44–54. 2015. doi:10.3390/jof1010044.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!)Mirëmbajtja CS1: DOI i lirë i pashënjuar (lidhja) - ^ Halteh P, Scher RK, Lipner SR (2016). "Over-the-counter and natural remedies for onychomycosis: do they really work?". Cutis. 98 (5): E16–E25. PMID 28040821.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Mayo clinic – Nail fungus: complications
- ^ Burzykowski T, Molenberghs G, Abeck D, Haneke E, Hay R, Katsambas A, Roseeuw D, van de Kerkhof P, van Aelst R, Marynissen G (2003). "High prevalence of foot diseases in Europe: Results of the Achilles Project". Mycoses. 46 (11–12): 496–505. doi:10.1046/j.0933-7407.2003.00933.x. PMID 14641624.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Verma S, Heffernan MP (2008). Superficial fungal infection: Dermatophytosis, onychomycosis, tinea nigra, piedra. In K Wolff et al., eds., Fitzpatrick's Dermatology in General Medicine, 7th ed., vol 2, pp. 1807–1821. New York: McGraw Hill.
- ^ Vender RB, Lynde CW, Poulin Y (2006). "Prevalence and epidemiology of onychomycosis". Journal of cutaneous medicine and surgery. 10 Suppl 2: S28–S33. doi:10.2310/7750.2006.00056. PMID 17204229.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Gupta AK, Konnikov N, MacDonald P, Rich P, Rodger NW, Edmonds MW, McManus R, Summerbell RC (1998). "Prevalence and epidemiology of toenail onychomycosis in diabetic subjects: A multicentre survey". The British Journal of Dermatology. 139 (4): 665–671. doi:10.1046/j.1365-2133.1998.02464.x. PMID 9892911.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Gupta AK, Lynde CW, Jain HC, Sibbald RG, Elewski BE, Daniel CR, Watteel GN, Summerbell RC (1997). "A higher prevalence of onychomycosis in psoriatics compared with non-psoriatics: A multicentre study". The British Journal of Dermatology. 136 (5): 786–789. doi:10.1046/j.1365-2133.1997.6771624.x. PMID 9205520.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Stampa:LSJ, Stampa:LSJ.
- ^ "Device-based Therapies for Onychomycosis Treatment". Marrë më 23 dhjetor 2012.
{{cite web}}: Mungon ose është bosh parametri|language=(Ndihmë!) - ^ Piraccini, B.M; Alessandrini A. (2015). "Onychomycosis: A Review". J. Fungi. 1: 30–43. doi:10.3390/jof1010030.
{{cite journal}}: Mungon ose është bosh parametri|language=(Ndihmë!)Mirëmbajtja CS1: DOI i lirë i pashënjuar (lidhja)
